Jak wynika z badań przeprowadzonych przez amerykańskich naukowców, terapia fotobiomodulacyjna może skracać czas gojenia ran oparzeniowych i wpływać na zmniejszenie stanu zapalnego.

Badania przeprowadzone przez zespół naukowców z amerykańskiego ośrodka naukowego University at Buffalo dowodzą, że terapia fotobiomodulacyjna ma pozytywny wpływ na proces leczenia oparzeń. Wyniki badań opublikowano w czasopiśmie naukowym “Scientific Reports”.
Terapia światłem stymuluje komórki
Terapia fotobiomodulacyjna (ang. photobiomodulation therapy, PBMT) to metoda terapii z wykorzystaniem niejonizujących, nietermicznych źródeł światła w zakresie widzialnym i podczerwonym. Z tego względu bywa określana również jako laseroterapia niskoenergetyczna lub zimna laseroterapia.
PBMT działa stymulująco na transformujący czynnik wzrostu beta (TGF-beta 1), czyli polipeptyd mający wpływ na wzrost i podział komórek. Dzięki temu terapia fotobiomodulacyjna przyspiesza gojenie tkanek, łagodzi stan zapalny i zmniejsza dolegliwości bólowe.
W praktyce klinicznej PBMT jest stosowana m.in. w onkologii oraz w leczeniu chorób neurodegeneracyjnych takich jak choroba Alzheimera. Jest także z powodzeniem wykorzystywana w leczeniu ran trudno gojących się o zróżnicowanej etiologii, w tym m.in. owrzodzeń cukrzycowych oraz odleżyn. Udokumentowano również wykorzystanie PBMT u pacjenta z COVID-19.
Badania przeprowadzone przez naukowców z University at Buffalo dowiodły, że terapia fotobiomodulacyjna może znaleźć zastosowanie również w leczeniu oparzeń.
Laser na rany oparzeniowe
Amerykańscy naukowcy pod kierunkiem prof. Praveena Arany’ego z UB School of Dental Medicine zbadali wpływ fotobiomodulacji na proces gojenia oparzeń III stopnia u myszy na przestrzeni 9 dni. Wyniki badań wykazały, że terapia z wykorzystaniem zimnego lasera przyspieszyła gojenie ran oparzeniowych i zmniejszyła towarzyszący im stan zapalny.
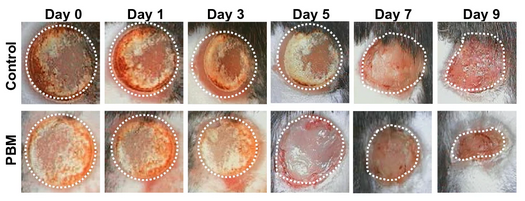
Autorzy projektu opracowali precyzyjny protokół leczenia oparzeń z wykorzystaniem fotobiomodulacji. Protokół uwzględnia parametry takie jak moc lasera, czas napromieniowania oraz temperatura powierzchni tkanki poddanej napromieniowaniu. Dzięki wypracowaniu optymalnych wartości zmniejsza się ryzyko powstania wtórnych oparzeń termicznych spowodowanych działaniem lasera. Naukowcy zwracają uwagę, że możliwe jest stworzenie oddzielnych protokołów dostosowanych do poszczególnych faz gojenia ran oparzeniowych.
Konieczna optymalizacja
Jak podsumowują autorzy projektu, uzyskane wyniki badań dowodzą, że PBMT może stanowić skuteczne narzędzie w terapii oparzeń. W celu wprowadzenia rozwiązania do praktyki klinicznej konieczne jest jednak opracowanie jednolitych wytycznych w zakresie parametrów terapii takich jak m.in. długość fali, pulsacja, dawka promieniowania.
Źródło: www.nature.com, www.buffalo.edu