Rany przewlekłe, które nie poddają się procesom gojenia, stanowią poważne wyzwanie zarówno dla pacjentów, jak i personelu medycznego. Mogą wynikać z licznych przyczyn, takich jak choroby ogólnoustrojowe, infekcje, niewydolność krążenia czy błędy w leczeniu. Skuteczna diagnostyka pacjenta z taką raną wymaga kompleksowego podejścia, które łączy wiedzę z różnych dziedzin medycyny. Jak powinno wyglądać takie badanie?
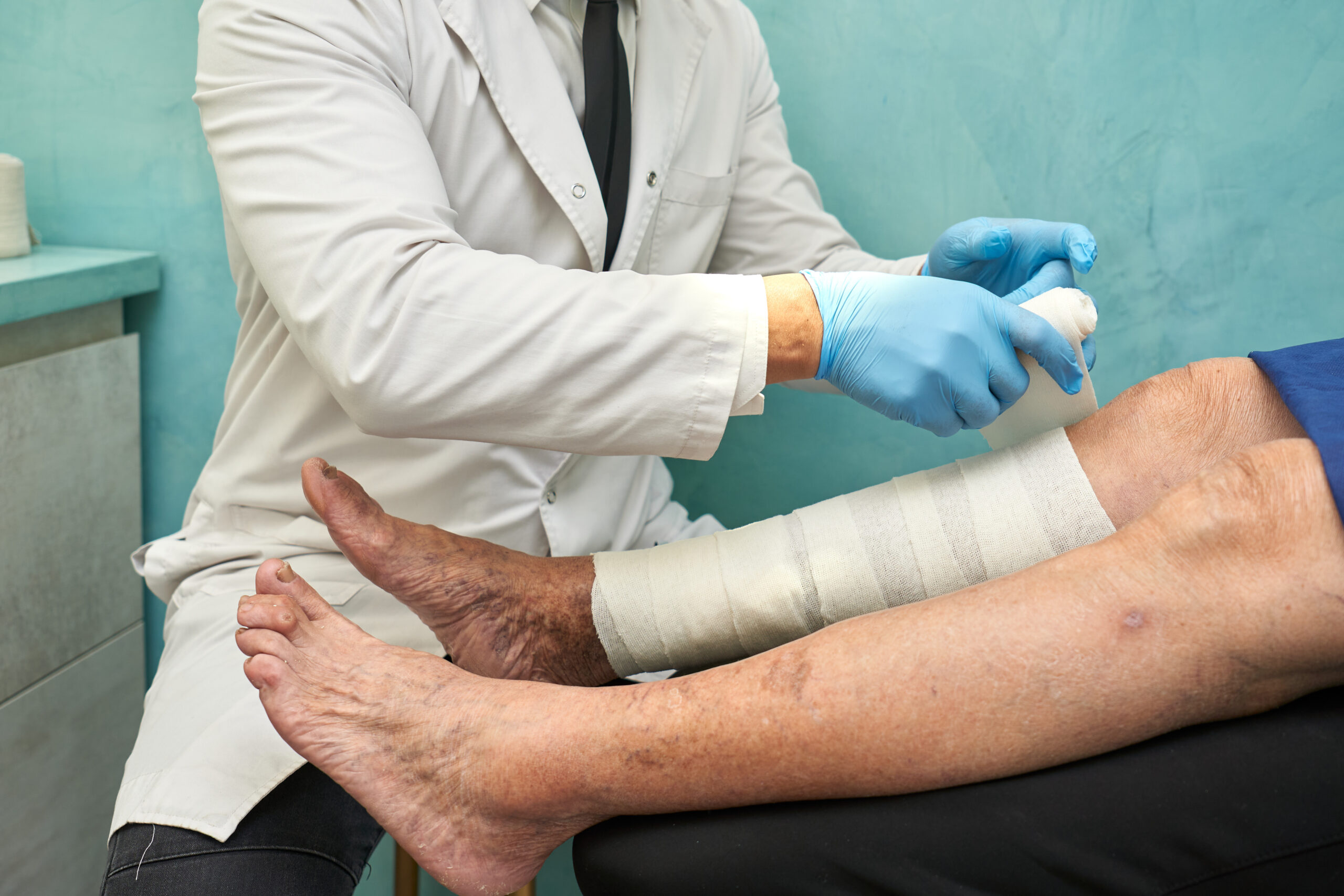
Kompleksowe podejście do wywiadu medycznego
Podstawą każdego procesu diagnostycznego jest szczegółowy wywiad. W przypadku ran niegojących się należy zwrócić uwagę na wiele aspektów, które mogą mieć wpływ na ich rozwój oraz zdolność do regeneracji tkanek. Historia choroby pacjenta to ważny element. Warto skupić się na chorobach współistniejących, takich jak cukrzyca, miażdżyca, nadciśnienie tętnicze, przewlekła niewydolność żylna czy choroby autoimmunologiczne. Te schorzenia często znacząco upośledzają procesy regeneracyjne w organizmie.
Nie można również pominąć aspektów związanych z farmakoterapią. Leki stosowane przez pacjenta mogą wpływać na procesy gojenia, np. kortykosteroidy, które działają immunosupresyjnie, czy leki przeciwzakrzepowe, które mogą zwiększać ryzyko powikłań krwotocznych w obrębie rany. Wywiad powinien także obejmować pytania o przeszłość chirurgiczną, wcześniejsze urazy oraz próby leczenia rany, które były podejmowane.
Ważnym aspektem jest styl życia pacjenta. Palenie tytoniu i nadmierne spożycie alkoholu to czynniki znacząco upośledzające regenerację tkanek. Z kolei niewłaściwa dieta, niedobory witamin czy minerałów, takich jak cynk i witamina C, mogą opóźniać gojenie. Aktywność fizyczna również odgrywa istotną rolę – brak ruchu może prowadzić do przewlekłych obrzęków, które dodatkowo obciążają tkanki wokół rany.
Ocena ogólnego stanu zdrowia pacjenta
Kolejnym krokiem jest przeprowadzenie dokładnego badania ogólnego. Ocena stanu układu krążenia ma ogromne znaczenie, ponieważ odpowiednie ukrwienie jest podstawą regeneracji tkanek. U pacjentów z ranami przewlekłymi warto zwrócić uwagę na obecność obrzęków, sinicy czy zmniejszonego tętna obwodowego, co może sugerować problemy z perfuzją.
W badaniu układu oddechowego należy wykluczyć ewentualne zaburzenia wymiany gazowej, które mogą obniżać poziom tlenu we krwi i tym samym pogarszać zdolność gojenia. Pacjenci z ranami przewlekłymi często cierpią również na schorzenia neurologiczne – neuropatia obwodowa, charakterystyczna dla osób z cukrzycą, może sprawiać, że rany są mniej odczuwalne, co zwiększa ryzyko ich pogłębiania się.
Szczegółowa analiza rany
Każda rana powinna być szczegółowo oceniona, co pozwala na dokładne określenie jej stanu. Lokalizacja rany często dostarcza wskazówek na temat jej przyczyny. Na przykład, rany na podudziach zwykle mają związek z niewydolnością żylną, podczas gdy te na stopach są typowe dla zespołu stopy cukrzycowej.
Ocena wielkości i głębokości rany ma fundamentalne znaczenie – pomiary te powinny być powtarzane regularnie, aby monitorować postęp leczenia. Stan łożyska rany jest równie ważny. Obecność martwicy, tkanki ziarninowej czy wysięku wskazuje na różne etapy procesu gojenia lub potencjalne komplikacje, takie jak infekcja.
Należy również ocenić brzegi rany. Ich podminowanie lub zrolowanie może wskazywać na patologiczne zmiany w obrębie tkanek. Skóra otaczająca ranę może być źródłem dodatkowych informacji – obecność maceracji, rumienia czy złuszczania wskazuje na nadmierną wilgotność, reakcje alergiczne lub proces zapalny.

Identyfikacja czynników ryzyka
Rany przewlekłe często są wynikiem współistnienia wielu czynników ryzyka. Niedobory żywieniowe, takie jak brak odpowiedniej ilości białka w diecie czy niedobory witamin (szczególnie witaminy A, C i E), mogą znacznie wydłużyć proces gojenia. Zaburzenia metaboliczne, w tym niewyrównana cukrzyca, są jednym z najczęstszych czynników opóźniających regenerację tkanek. Wysoki poziom glukozy sprzyja infekcjom i prowadzi do uszkodzeń mikronaczyń.
Infekcje są szczególnie groźne w przypadku ran przewlekłych. Obecność bakterii, grzybów czy wirusów w ranie może prowadzić do powikłań, takich jak zapalenie tkanki podskórnej czy sepsa. Konieczne jest zatem wykonanie odpowiednich badań mikrobiologicznych, które pozwolą na identyfikację patogenów i dobór skutecznej terapii.
Badania dodatkowe
W zależności od sytuacji klinicznej, niezbędne może być przeprowadzenie szeregu badań dodatkowych. Badania laboratoryjne, takie jak morfologia krwi, poziom CRP, stężenie albuminy czy poziom glukozy, dostarczają cennych informacji o stanie ogólnym pacjenta. W niektórych przypadkach konieczne są również badania obrazowe, np. ultrasonografia Dopplera, angiografia czy rezonans magnetyczny, które pomagają w ocenie ukrwienia i struktur tkanek.
Tworzenie planu terapeutycznego
Po zebraniu wszystkich danych należy opracować indywidualny plan leczenia. Terapia miejscowa jest podstawą – odpowiednie oczyszczanie rany, stosowanie nowoczesnych opatrunków oraz środków antyseptycznych to ważne elementy leczenia. Terapie ogólnoustrojowe, takie jak antybiotykoterapia, suplementacja czy leczenie chorób współistniejących, powinny być wdrażane równolegle.
Edukacja pacjenta ma nieocenione znaczenie w procesie leczenia. Pacjent powinien być świadomy konieczności regularnych wizyt kontrolnych, stosowania się do zaleceń higienicznych oraz zmiany stylu życia. Bez odpowiedniej współpracy z pacjentem nawet najbardziej zaawansowane terapie mogą okazać się nieskuteczne.
Monitorowanie i modyfikacja terapii
Skuteczne leczenie wymaga regularnego monitorowania stanu rany. Zmiany w wielkości, głębokości, ilości wysięku czy stanie tkanek są wskaźnikami skuteczności leczenia. W przypadku braku postępów konieczne jest rozważenie modyfikacji terapii – np. zmiana opatrunków, wdrożenie terapii podciśnieniowej lub zastosowanie zaawansowanych metod, takich jak przeszczepy skóry.
Podsumowanie
Badanie pacjenta z raną niegojącą się to proces złożony, który wymaga uwzględnienia wielu czynników. Duże znaczenie ma tutaj holistyczne podejście do pacjenta, uwzględniające zarówno stan ogólny, jak i lokalne czynniki wpływające na gojenie rany. Tylko kompleksowe i interdyscyplinarne działania mogą przynieść pożądane rezultaty i poprawić jakość życia pacjenta.