Występująca w przebiegu cukrzycy neuropatia prowadzi do deformacji stóp, takich jak płaskostopie czy palce młotkowate. Konsekwencją deformacji są rany przeciążeniowe. Badania budowy i funkcjonalności stóp pozwalają wcześnie wykryć zmiany patologiczne i zapobiec rozwojowi owrzodzeń.
Zaburzenia ortopedyczne są powikłaniem charakterystycznym przede wszystkim dla neuropatycznej stopy cukrzycowej. Nieleczone lub zbyt późno wykryte zaburzenia funkcji narządu ruchu mogą skutkować nawet trwałą deformacją stóp.
Cukrzyca prowadzi do zaburzeń ortopedycznych
W przebiegu nieleczonej lub niewłaściwie kontrolowanej cukrzycy hiperglikemia skutkuje upośledzeniem nerwów obwodowych. Uszkodzenia grubych włókien nerwowych prowadzą do zaniku mięśni, usztywnienia powięzi i skrótu funkcjonalnego ścięgien. Konsekwencją degradacji struktur mięśniowo-więzadłowo-powięziowych i stawowo-kostnych są deformacje i niestabilność strukturalna w obrębie stóp.
Zaburzenia ortopedyczne w przebiegu cukrzycy
W przebiegu cukrzycy może dojść do wystąpienia zaburzeń takich jak m.in. palce młotkowate. Objawiają się przykurczem zgięciowym w stawie międzypaliczkowym. Innym częstym zniekształceniem są palce szponiaste, czyli nadmierny wyprost stawu śródstopno-paliczkowego z jednoczesnym zgięciem stawów międzypaliczkowych palców.
Najczęstsze deformacje wynikające z niestabilności strukturalnej to m.in. płaskostopie objawiające obniżeniem lub zanikiem naturalnych wysklepień stopy. Neuropatia może również doprowadzić do rozwoju stopy płasko-koślawej. Objawia się ona obniżeniem łuku podłużnego i poprzecznego z jednoczesnym koślawym ustawieniem pięty.
Zmiany hiperkeratotyczne w przebiegu cukrzycy
Wady i dysfunkcje, takie jak palce młotowate czy płaskostopie, powodują zaburzenia dystrybucji nacisków. Nierównomierne rozkładanie się nacisków skutkuje nadmiernym obciążeniem części stopy. W przeważającej liczbie przypadków dotyczy to podeszwy stopy.
Hiperkeratoza, czyli nadmierne rogowacenie naskórka, spowodowane jest właśnie nierównomiernym rozkładem ciężaru ciała na podłoże.
Najczęstszymi zmianami hiperkeratotycznymi są odciski, które obejmują głębokie warstwy skóry i tworzą twardy rdzeń. Zgrubieniu naskórka mogą towarzyszyć rumień i bolesność. Objawem zaburzeń dystrybucji nacisków mogą być także modzele: zajmują rozległą powierzchnię stopy i zwykle umiejscowione są w części podeszwowej.
U wielu diabetyków hiperkeratoza występuje także na krawędziach pięt. W połączeniu z typowym w cukrzycy przesuszaniem skóry prowadzi do pękania naskórka na piętach. Powstające wówczas szczeliny mogą rozwinąć się w krwawiące, podatne na zakażenia rany.
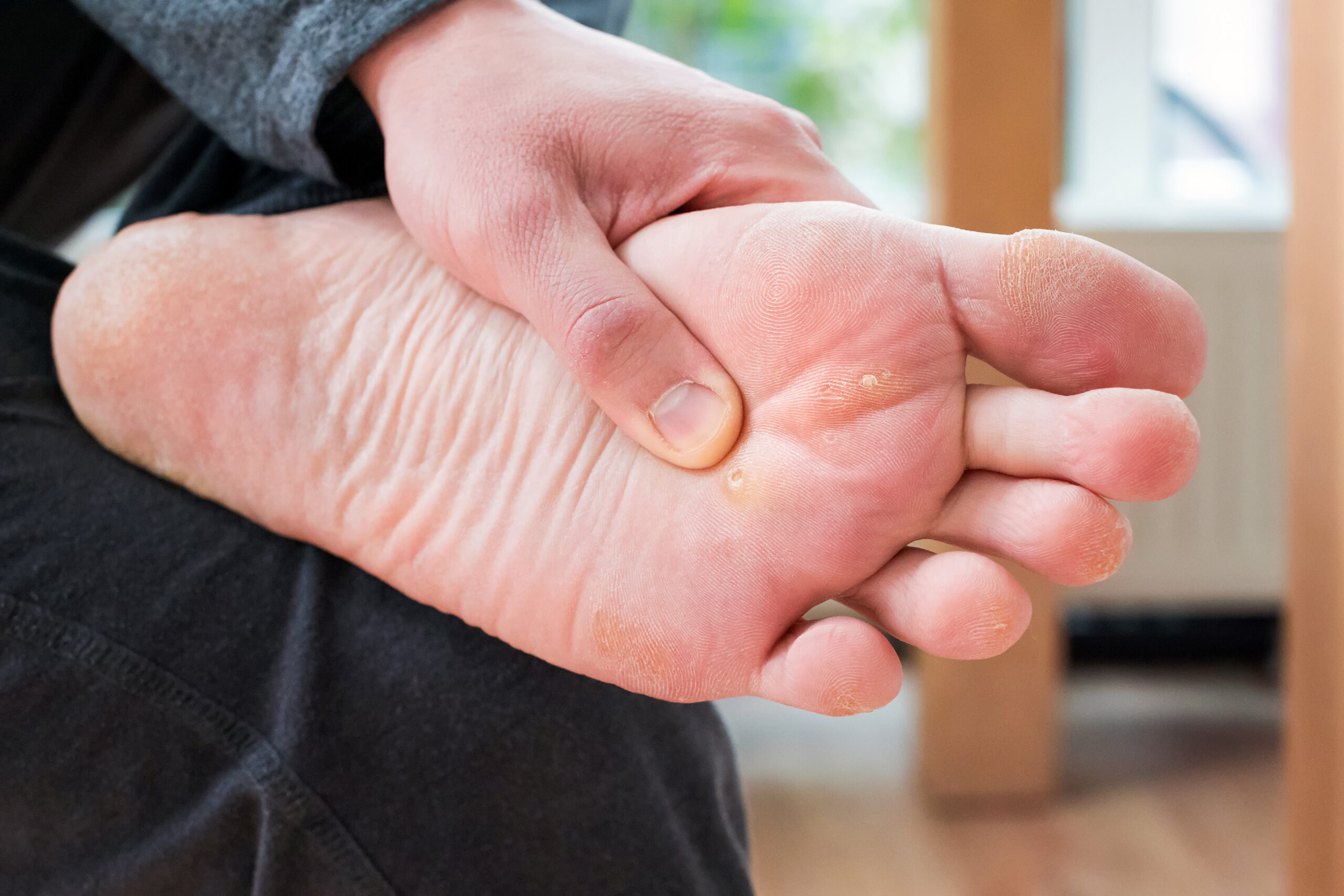
Rany przeciążeniowe konsekwencją deformacji stóp
W następstwie powtarzającego się i zwiększonego rozwijają się stany zapalne struktur kostno-stawowych oraz rany przeciążeniowe, które mogą zmienić się w przewlekłe owrzodzenia.
Ryzyko powstania owrzodzeń w obrębie zmian hiperkeratotycznych zwiększa się także, jeśli chory zastosuje dostępne w aptece maści na odciski o działaniu złuszczającym. Znajdujące się w ich składzie substancje żrące, m.in. kwas salicylowy, sprawiają, że skóra jest szczególnie podatna na uszkodzenia.
Postępująca neuropatia skutkuje brakiem wrażliwości na ból, przez co pacjent może nie być świadomy rozwoju zmian chorobowych. Z tego powodu osoby chorujące na cukrzycę powinny regularnie zgłaszać się na badania przesiewowe. Wczesne wykrycie zmian patologicznych w obrębie stopy pozwala zapobiec rozwojowi owrzodzeń.
Badania w kierunku zaburzeń ortopedycznych w przebiegu cukrzycy
W ramach profilaktyki zespołu stopy cukrzycowej pacjenci powinni mieć regularnie przeprowadzaną ocenę budowy i funkcjonalności stóp.
Badanie obejmuje ocenę oglądową stóp w kierunku ewentualnych wad strukturalnych oraz zmian hiperkeratotycznych i ran przeciążeniowych. Podczas badań zwraca się uwagę na takie objawy jak m.in. zwiększenie obrysu stopy, zwiększenie nacisku w określonej części stopy czy miejscowa zmiana temperatury.
Wczesne wykrycie zmian patologicznych umożliwiają m.in. pomiary antropometryczne. Obejmują wykonanie obrysu stopy, zmierzenie jej obwodu oraz wykonanie plantogramu (odbitki podeszwowej części stopy).
Podstawowymi badaniami funkcjonalności stóp są także test uniesienia palucha, test utrwalonego płaskostopia i badania z zakresu ruchomości.
Pedobarografia umożliwia natomiast precyzyjną ocenę rozmieszczenia sił nacisku stóp na podłoże. Pozwala określić kształt i funkcjonalność stóp zarówno w trakcie spoczynku, jak i podczas ruchu.
Pacjentom chorym na cukrzycę zaleca się również wykonywanie RTG pomiarowego stóp. Można dzięki niemu wykryć degradację struktur kostno-stawowych.
Źródło: „Procedury diagnostyki, terapii i edukacji pacjenta – algorytmy i wytyczne wczesnej oraz wtórnej profilaktyki ZSC”, w: „Forum Leczenia Ran”, 2021;2(1):1–47.