Amerykańska Agencja ds. Żywności i Leków (FDA) zaakceptowała pierwszą terapię biologiczną opóźniającą wystąpienie cukrzycy typu 1. 2-tygodniowy cykl polega na podawaniu wlewów dożylnych. Eksperci alarmują, że cukrzyca jest podstępną chorobą, która rozwija się w ukryciu i może prowadzić do poważnych powikłań, m.in. amputacji kończyny.

Nowy lek na cukrzycę został zatwierdzony przez FDA w listopadzie br. Teplizumab to przeciwciało monoklonalne blokujące limfocyty T, by nie atakowały one komórek trzustki produkujących insulinę. Lek pod marką Tzield podawany jest we wlewie dożylnym osobom z wysokim ryzykiem rozwoju cukrzycy typu 1.
Cukrzyca typu 1. w odróżnieniu do cukrzycy typu 2., ma podłoże genetyczne i powstaje w wyniku autoagresji, czyli niszczenia własnych komórek. Jest spowodowana prawie całkowitym zniszczeniem komórek beta trzustki produkujących insulinę przez przeciwciała. Nie można zapobiegać jej poprzez zmianę stylu życia.
Skuteczna, lecz kosztowna terapia
Producenci leku twierdzą, że powstrzymuje on chorobę, zanim pojawią się objawy. Jest to możliwe poprzez zatrzymanie procesu choroby autoimmunologicznej i leżącego u jej podstaw zniszczenia komórek beta. Dr Bartosz Fiałek, reumatolog i popularyzator wiedzy medycznej, podkreśla, że z badań wynika, iż 14-dniowy cykl leczenia opóźnia wystąpienie cukrzycy typu 1. o 2 lata, choć zanotowano przypadki opóźnienia wystąpienia choroby nawet o 11 lat.
– To niebywały sukces w przypadku osób, które codziennie muszą wykonywać wiele ukłuć w celu oceny stężenia glukozy we krwi (glikemii) czy podania insuliny – wskazuje ekspert.
Niestety, jak wskazuje dr Fiałek, terapia nie jest tania. Cały cykl leczenia, czyli 14 dni, kosztuje nawet 200 tys. dolarów.
Kto będzie mógł skorzystać z terapii?
Tzield, zgodnie z rekomendacjami FDA, można stosować u osób od 8. roku życia, które są w drugim stadium choroby cukrzycy typu 1., a więc pacjenci, którzy mają nieprawidłowy poziom cukru we krwi, ale ich organizm nadal może wytwarzać insulinę. Znalezienie takich osób, jak podkreślają eksperci, może być jednak wyzwaniem.
Samo leczenie to z kolei 14-dniowy cykl infuzji, z których każda trwa od 30 do 60 minut. Działania niepożądane, które zaobserwowano w czasie badań klinicznych, mogą dotyczyć niskiego poziomu białych krwinek i limfocytów wysypki i bólu głowy.
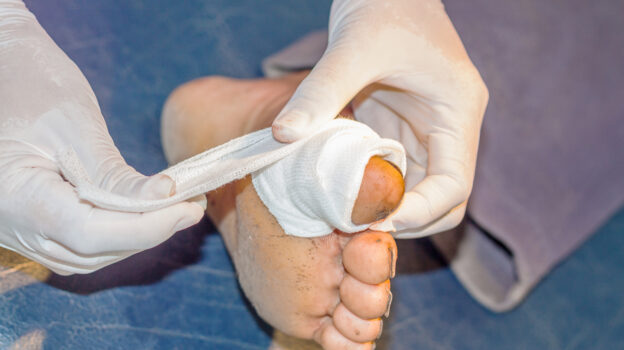
Cukrzyca typu 1. może prowadzić do rozwoju tzw. stopy atlety
W Polsce na cukrzycę choruje nawet 3 mln Polaków. Pierwsze objawy cukrzycy występują zwykle nagle i rozwijają się w ciągu kilku tygodni. Należą do nich m.in. kwasica i śpiączka ketonowa, wzmożone pragnienie, częstomocz, chudnięcie, senność, osłabienie, skłonność do infekcji.
Diabetolodzy alarmują, że w przypadku podejrzenia cukrzycy powinno się przykładać uwagę do wyglądu stóp, gdyż osoby chorujące na cukrzycę często doświadczają infekcji grzybiczej, co może prowadzić do rozwoju tzw. stopy atlety.
– Stopa atlety to skłonność do występowania infekcji grzybiczych. Stąd też przypominamy pacjentom, żeby nosili skarpety z naturalnych włókien, wygodne, luźniejsze buty i po umyciu bardzo dokładnie suszyli stopy, szczególnie te przestrzenie międzypalcowe. To jest podstawowa profilaktyka grzybicy stóp – mówi w rozmowie z portalem WP abcZdrowie prof. Grzegorz Dzida z Katedry i Kliniki Chorób Wewnętrznych Uniwersytetu Medycznego w Lublinie, hipertensjolog i diabetolog.

Pacjenci z cukrzycą mogą nie czuć bólu
Pacjenci mogą odczuwać również uczucie kłucia, mrowienie i pieczenie stóp. Objawy te świadczą o rozwoju polineuropatii cukrzycowej. Część chorych może przy tym nie czuć bólu, nawet jeżeli na stopie pojawią się rany czy owrzodzenia. To efekt tego, że choroba niszczy nerwy, a więc stopy przestają być czułe na temperaturę, ból i dotyk.
– Chory często dostaje mikrourazów, może nastąpić na pinezkę, albo mieć kamyk w bucie i nie czuje tego. Kiedy dojdzie do niewielkiego uszkodzenia stopy, chory nadal tego nie czuje. To się łatwo zakaża i rozwija się owrzodzenie, które potem goi się miesiącami. Problem polega na tym, że w wielu przypadkach oprócz rozległych ran i miejscowych owrzodzeń pacjenci cierpią na zaburzenia ukrwienia całej kończyny, ponieważ w wielu przypadkach oprócz cukrzycy pacjenci mają także zaawansowaną miażdżycę. Krew nie dopływa do stopy tak, jak powinna i sytuacja zaczyna się komplikować – dodaje w rozmowie z WP abcZdrowie prof. Leszek Czupryniak, kierownik Kliniki Diabetologii i Chorób Wewnętrznych Warszawskiego Uniwersytetu Medycznego.
Zmiany w obrębie paznokci pierwszym objawem cukrzycy
Eksperci wskazują, że pierwsze sygnały świadczące o rozwoju cukrzycy można zaobserwować na dłoniach, a szczególnie w obrębie paznokci. Problemy z krążeniem, które pojawiają się u chorych, mogą powodować zaczerwienienie wokół paznokci lub pęcherze okołopaznokciowe, krwotoki i owrzodzenia. Na płytce paznokciowej można ponadto zaobserwować poprzeczne pasma, czyli tzw. linie Beau. Charakterystyczne dla cukrzycy jest również to, że rany długo się goją.
Z każdą taką zmianą należy jak najszybciej zgłosić się do lekarza, by uniknąć rozwoju poważnych powikłań. Jak wskazuje Polskie Towarzystwo Diabetologiczne – „u osób z cukrzycą typu 1 i długim okresem jej trwania, szczególnie tych, które zachorowały w młodym wieku, wcześniej niż w populacji osób zdrowych może ujawnić się choroba dużych naczyń (makroangiopatia cukrzycowa) przebiegająca w postaci choroby niedokrwiennej serca, choroby naczyń mózgowych lub choroby tętnic kończyn dolnych”.
Inne powikłania cukrzycy dotyczą niewydolności nerek, uszkodzenia nerwów, utraty wzroku czy amputacji kończyny w przebiegu zespołu stopy cukrzycowej.
Źródło: portal.abczdrowie.pl