Laser jest jedną z najpopularniejszych i najbezpieczniejszych metod usuwania tatuażu, jednak może nieść za sobą pewne powikłania skórne. Większości można zapobiegać stosując prawidłową pielęgnację skóry po zabiegu.
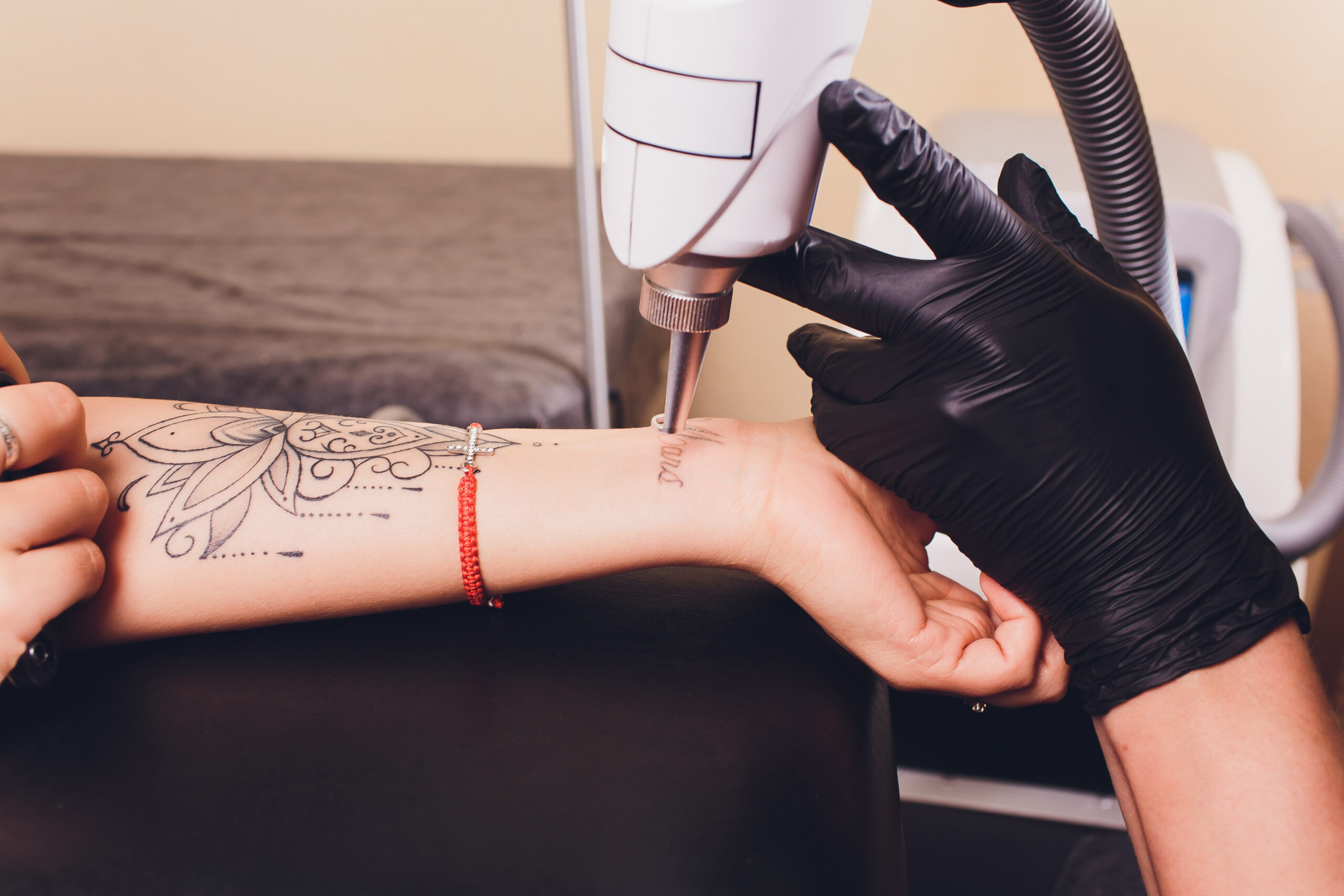
Nie w każdym przypadku możliwe jest całkowite usunięcie tatuażu bez pozostawienia trwałego śladu na skórze, a pacjenci powinni być świadomi, że uzyskanie pożądanego efektu zależy od wielu czynników – m.in. wielkości i głębokości tatuażu czy wykorzystanego barwnika. Usunięcie tatuażu może ponadto okazać się długotrwałym procesem, wymagającym wielu sesji.
Najpopularniejszym zabiegiem usunięcia tatuażu jest wykorzystanie lasera, jednak istnieją także metody elektrokoagulacji (kierowanie pod warstwę skóry prądu o wysokiej częstotliwości), zabieg chirurgiczny (wycięcie tatuażu wraz ze skórą), zastrzyki z sola fizjologiczną (rozmazanie i zaniknięcie pigmentu). Niejednokrotnie pacjenci posuwają się również do domowych metod, takich jak salabrazja, czyli wcieranie w skórę soli kuchennej – metoda ta niesie za sobą wiele powikłań, m.in. w postaci nieestetycznych blizn na skórze, odbarwień, pozostawienia barwników w skórze.
Laserowe usuwanie tatuażu – na czym polega i jakie są przeciwwskazania?
Usuwanie tatuażu za pomocą lasera polega na nanosekundowym promieniowaniu świetlnym przy jednoczesnym zachowaniu dużej gęstości mocy. Promieniowanie laserowe niszczy barwnik znajdujący się w naskórku. Pacjenci mogą odczuwać niewielkie dolegliwości bólowe, które często niwelowane są za pomocą znieczulenia. Sesje laserem należy powtórzyć w zależności od wielkości i głębokości tatuażu oraz rodzaju zastosowanego barwnika. Zabieg trwa około kilkudziesięciu minut i można go wykonywać w około miesięcznych odstępach. Usuwanie tatuażu laserem zazwyczaj nie pozostawia po sobie blizn.
Dyskwalifikacją do wykonania zabiegu usunięcia tatuażu są infekcje skóry, ciemna karnacja, cukrzyca, nowotwór czy blizny wokół usuwanego tatuażu. Na zabieg nie powinny zapisywać się osoby, które mają choroby tkanki łącznej, a także skłonności do powstawania przerosłych blizn. Zabiegowi nie mogą również poddawać się kobiety w ciąży i karmiące piersią, osoby przyjmujące leki, które mogą uwrażliwiać na światło lasera. Przed zabiegiem zaleca się rezygnację z opalania i wizyt w solarium.
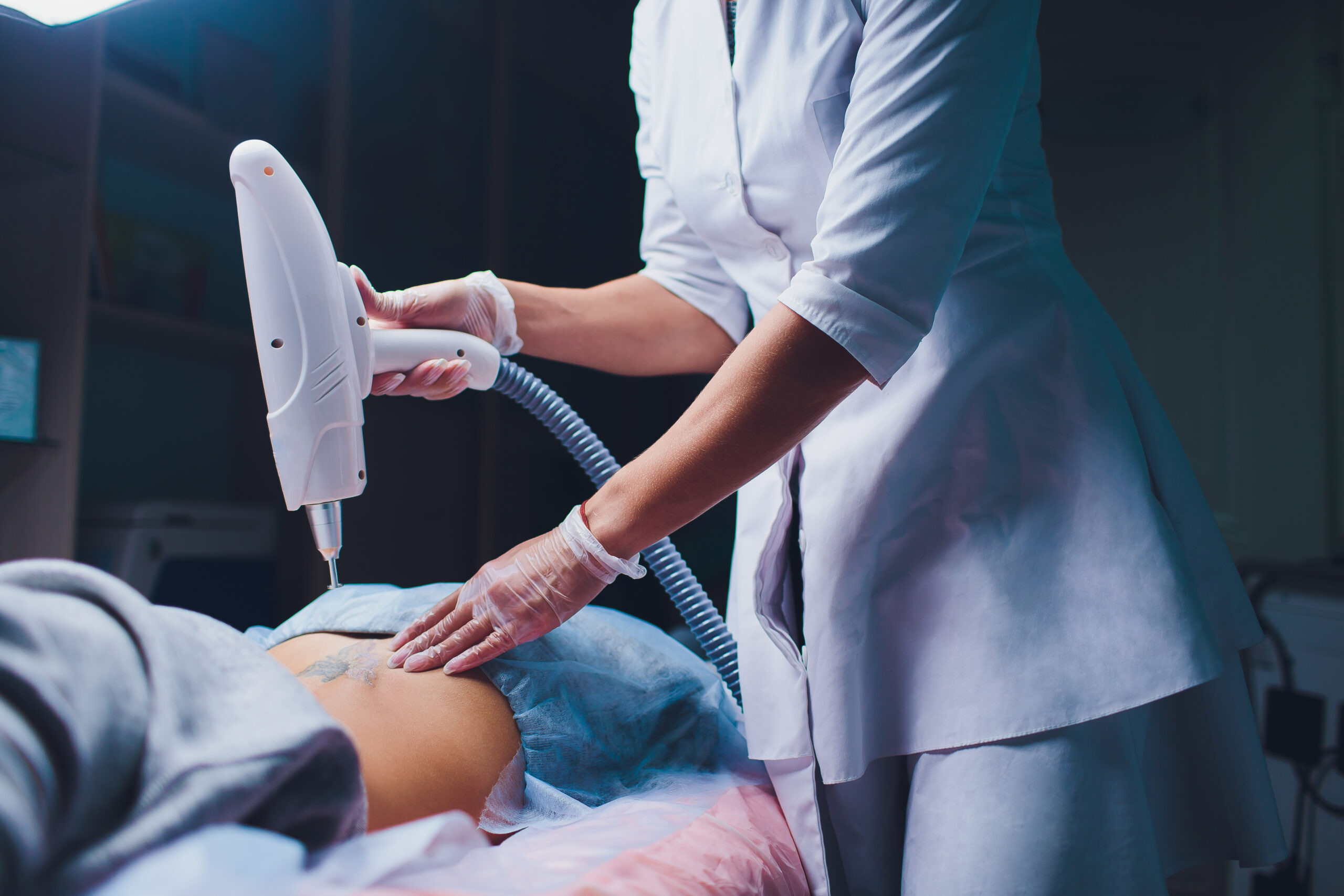
Jakie powikłania może nieść za sobą laserowe usunięcie tatuażu?
Bezpośrednio po naświetleniu, zwłaszcza po pierwszym zabiegu, obserwuje się efekt zbielenia powierzchni tatuażu, ponieważ cząsteczki pigmentu ulegają rozdrobnieniu. Pojawiają się wówczas pęcherzyki kawitacyjne. Efekt ten utrzymuje się od 15 do 30 minut.
Po przeprowadzeniu zabiegu z wykorzystaniem lasera skóra może być zaczerwieniona i mogą powstawać niewielkie strupy – są to naturalne reakcje na zabieg, które ustępują w przeciągu 1-4 tygodni. Pacjenci mogą również odczuwać uczucie podobne do poparzenia słonecznego czy opuchliznę, które utrzymują się przez 2-3 dni. Usunięcie tatuażu laserem może również powodować obrzęk, świąd, zwiększenie wrażliwości skóry, uszkodzenie ciągłości skóry czy zasinienie skóry. Działaniem niepożądanym jest również uaktywnienie się wirusa opryszczki w naświetlanym obszarze.
Innymi powikłaniami po wykonaniu laserowego usuwania tatuażu są:
- hipopigmentacja – zaburzenie barwnikowe skóry, które polega nie niedoborze melaniny w naskórku. Wyższe ryzyko wystąpienia tego zaburzenia obserwuje się u osób o ciemnej karnacji,
- hiperpigmentacja – ciemnienie skóry spowodowane przez zwiększoną produkcję melaniny. Powstaje na skutek ciepła generowanego przez laser, zwykle jest tymczasowe, ale czas trwania występowania zmian jest różny. Najbardziej narażone hiperpigmentację są osoby o ciemnej karnacji. Pacjenci ze zwiększonym ryzykiem wystąpienia hiperpigmentacji powinni unikać ekspozycji na słońce po zabiegu,
- ściemnienie tatuażu,
- pęcherze skórne – mogą pojawiać się na skutek zbyt agresywnej laseroterapii lub nieprzewidzianej absorpcji energii lasera przez pigment w tatuażu. Chłodzenie tkanek może zapobiec powstawaniu pęcherzy,
- alergia skórna,
- infekcja skóry,
- bliznowacenie – może pojawić się w ciągu 2 tygodni po zabiegu. Wczesną oznaką bliznowacenia jest brukowana struktura skóry. Ryzyko wystąpienia bliznowacenia jest największe w przypadku usuwania tatuaży w obrębie klatki piersiowej, górnej i zewnętrznej części ramienia oraz kostki. Bliznowacenie może pojawić się również w przypadku usuwania tatuażu, który zrobiony jest na innym tatuażu, ze względu na większą gęstość barwnika i zwiększoną oporność na działanie lasera.
Jak dbać o skórę po usunięciu tatuażu?
W pierwszych dobach po zabiegu nie należy odrywać strupów, a także drapać podrażnionego miejsca, ponieważ może to prowadzić do powstawania blizn. W przypadku uczucia oparzenia można stosować zimne kompresy (lodowe lub żelowe) przez około 10-15 minut co godzinę. Lodu nie należy jednak aplikować bezpośrednio na skórę. W przypadku dolegliwości bólowych można przyjąć doustny środek przeciwzapalny lub przeciwbólowy. Przez pierwsze 3 dni po zabiegu należy myć leczoną skórę około 3 razy dziennie wodą z niepodrażniającym mydłem lub żelem. Po umyciu skórę należy osuszyć ręcznikiem jednorazowym, nałożyć cienką warstwę kremu łagodzącego i przykryć podrażnione miejsce gazą. Po trzech dniach od zabiegu należy nadal stosować opisaną pielęgnację skóry, ale bez przykrywania podrażnionego miejsca gazą.
Po zabiegu pacjenci nie powinni również: pływać w basenach, brać gorących kąpieli, korzystać z jacuzzi i sauny, uprawiać sportu (przez 24-48 godzin po zabiegu), wystawiać skóry na słońce (przez 4-6 tygodni), stosować samoopalacza i bronzera, a także nosić obcisłej odzieży, która może podrażnić skórę w miejscu usuwania tatuażu. Przez 3 miesiące zalecane jest używanie kremów z filtrem SPF na miejsce usuniętego tatuażu.
Źródła: B. Daniszewska, Przegląd metod usuwania tatuażu, Kosmetologia Estetyczna, vol. 1/4/2012, str. 261-264, oaza-urody.eu, drparadowska.pl, laserdelux.pl
Przeczytaj także: Tatuaż u cukrzyka – jak się do niego przygotować i na co uważać?
Przeczytaj bezpłatnie pokrewny artykuł w czasopiśmie „Chirurgia Plastyczna i Oparzenia”:
Leczenie pacjentów z toksyczną nekrolizą naskórka – przegląd piśmiennictwa